Agudo dolor de muelas siempre surge de forma inesperada y en el momento más inoportuno.
En la mayoría de los casos, esto se debe a pánico miedo frente al dentista. Todo el mundo entiende que es necesario visitar al dentista al menos una vez cada seis meses, pero el miedo al dentista hace que pospongas el viaje por tiempo indefinido.
Toda inflamación
en las raíces del diente (), se consideran bastante peligrosos. Si continúas, ignorando el dolor y malestar en el diente, retrasar el proceso de tratamiento, la inflamación se trasladará desde la pulpa a las raíces dentarias, alcanzará la base de la raíz y dará lugar a la formación de bolsas purulentas. Inflamación de la raíz del diente. naturaleza infecciosa que afecta los canales del diente y los vasos y nervios ubicados en ellos, los dentistas lo llaman pulpitis. Gracias a la capa protectora de esmalte, en la raíz de persona saludable la infección no puede entrar. El daño al esmalte es la puerta de entrada para varias bacterias y el desarrollo posterior de la inflamación de la raíz del diente.
Inflamación de la raíz del diente - causas
Hay dos causas principales de inflamación de la raíz del diente:
Infección;
- Trauma en el diente.
A su vez, la causa de la infección que provocó la inflamación de la raíz del diente puede ser:
Visita tardía al médico;
Tratamiento inadecuado de la pulpitis dental;
La aparición de pulpitis debajo de la corona dental: si la corona lesiona la encía, cuando la corona se desplaza, este lugar se convierte en la puerta de entrada para la infección y mayor desarrollo inflamación;
La llamada pulpitis marginal, cuando la infección se propaga desde otras fuentes, no relacionadas con la caries, y se propaga desde la cavidad bucal a lo largo de la raíz del diente. De la misma manera, se forman abscesos a lo largo de la mandíbula y las raíces de los dientes inflamados; mientras que las coronas (si las hay) permanecen intactas;
Enfermedades infecciosas de otra localización (sinusitis, amigdalitis).
En todos estos casos, las bacterias ingresan a los canales dentales y se multiplican activamente dentro de los canales, propagando la infección profundamente en la raíz misma y a lo largo de ella.
La inflamación de la raíz del diente puede dar lugar a causas asociadas a las lesiones:
Fractura de la raíz del diente;
Diente mal sellado, que en el proceso de masticar alimentos está constantemente sujeto a una carga pesada;
Diversas dislocaciones en atletas y músicos;
Lesiones de los vasos y nervios del conducto radicular hasta su ruptura, lo que lleva a la movilidad de los dientes y alta susceptibilidad a la infección;
El uso de ciertos antisépticos en el tratamiento, en casos raros- cuando se usa arsénico.
Inflamación de la raíz del diente - síntomas
Características de la inflamación aguda de la raíz del diente.
La inflamación de la raíz del diente (periodontitis) puede ocurrir de forma aguda y crónica.
Un curso agudo se manifiesta, como cualquier proceso inflamatorio, con los siguientes síntomas: enrojecimiento, hinchazón, dolor.
Hay sangrado y dolor de las encías en el sitio de la inflamación, con la presión sobre el diente, el dolor aumenta bruscamente, se pueden palpar las encías regionales agrandadas. Los ganglios linfáticos.
Surge hipersensibilidad diente a todos los irritantes: temperatura, mecánico, químico.
Con un proceso inflamatorio muy avanzado, los síntomas de intoxicación general se unen: fiebre, dolores de cabeza severos, debilidad severa, signos de inflamación (leucocitosis, VSG elevada) se determinan en el análisis de sangre clínico general. Si no comienza el tratamiento con urgencia, se puede formar un absceso o flemón debajo de la raíz del diente, la inflamación se moverá a los senos paranasales, con una mayor propagación de la infección, se desarrollará sepsis u osteomielitis.
Características del curso de la inflamación crónica de la raíz del diente.
El curso crónico de la inflamación de la raíz del diente se caracteriza por la ausencia de síntomas. Por lo general, hay quejas de incomodidad y sensaciones inusuales durante la comida, mal olor de la boca, que es notado por otros.
A menudo, la inflamación crónica no presenta síntomas. Pero en el futuro se forman fístulas que se abren en las encías o en la cara. Estos cambios de gran alcance se pueden ver por casualidad en un examen de rayos X cuando se contacta por otra razón.
Sólo la ocurrencia del dolor da un giro para atención médica. Esto ocurre con una exacerbación pronunciada de un proceso lento crónico. El curso crónico de la inflamación de la raíz del diente es peligroso porque en muchos casos es necesario extraer el diente.
Si busca atención médica tarde, la infección se propaga rápidamente y esto puede llevar a la necesidad de extraer, posiblemente, varios dientes.
Síntomas de inflamación crónica de la raíz del diente en trauma
En caso de inflamación de la raíz del diente que ha surgido después de una lesión (por ejemplo, si la raíz del diente está rota), el sangrado de las encías se une a los síntomas anteriores, aparece un borde oscuro en el lugar donde se adhieren las encías. al diente
En el caso de destrucción total de la raíz (aplastamiento) como consecuencia de un traumatismo, existe hinchazón severa encías, en las que el paciente no puede cerrar la boca y cerrar los dientes.
Inflamación de la raíz del diente - tratamiento
 Solo un médico puede curar la inflamación de la raíz del diente. El propio paciente, si quiere tener dientes sanos, debe contactar a un especialista de manera oportuna.
Solo un médico puede curar la inflamación de la raíz del diente. El propio paciente, si quiere tener dientes sanos, debe contactar a un especialista de manera oportuna. El tratamiento de la inflamación de la raíz del diente depende en gran medida de la causa que provocó el proceso, la etapa y la gravedad del curso.
En general, el tratamiento de las enfermedades agudas y curso crónico la inflamación es similar, pero tiene algunas diferencias.
La tarea principal en el tratamiento de la periodontitis aguda es liberar los tejidos inflamados del pus y preservar el diente tanto como sea posible. A veces, el propio paciente, debido al dolor difuso, no puede indicar con precisión el diente enfermo. En tales casos, se realiza un examen de rayos X. En el futuro, bajo anestesia, se eliminan los tejidos dañados por la caries y, si es necesario, también se elimina la pulpa dental dañada.
En el caso de que se desarrolle un proceso inflamatorio como resultado de un relleno de mala calidad, se debe retirar el relleno, después de lo cual los canales se procesan instrumentalmente, se lavan a fondo con antisépticos y se expanden.
Después de estas medidas terapéuticas, se requiere un curso de terapia con antibióticos, antiinflamatorios (AINE) y medicamentos antialérgicos.
No se coloca un nuevo empaste hasta que se completa el curso del tratamiento. Por lo tanto, antes de comer, la cavidad del diente enfermo se cierra con un hisopo de algodón. Después de dos o tres días, los canales de la raíz inflamada del diente enfermo se lavan con antisépticos, se colocan preparaciones de acción prolongada y se cierran con un empaste temporal. Si no se encuentra pus en los canales, el dolor se ha detenido para el momento de la visita al especialista, se coloca un relleno permanente. Un examen de rayos X de seguimiento es obligatorio para confirmar la calidad del tratamiento.
En el tratamiento de formas crónicas de inflamación de la raíz del diente, se realizan lavados con preparaciones antisépticas, procesamiento de conductos radiculares con instrumentos y extirpación del nervio.
Las tácticas de tratamiento adicionales tienen diferencias significativas. Después de lavar los canales, se coloca un hisopo con un antiséptico en la cavidad del diente inflamado y se coloca un empaste temporal, se prescribe un curso de terapia con antibióticos.
Si después de terminar la toma del antibiótico no hay signos de mayor propagación de la infección, se vuelven a limpiar los canales y se coloca un relleno temporal con hidróxido de calcio por un período de dos a tres meses. Este sello es un buen antiséptico.
Paralelamente, se lleva a cabo fisioterapia, que incluye UHF, electroforesis con medicamentos antiinflamatorios.
Después del período de tratamiento especificado, si se ha logrado el resultado deseado y se ha detenido la inflamación, los canales se limpian, se sellan y se realiza un examen de rayos X de control.
Durante la próxima visita al dentista, se realiza un empaste permanente. En ausencia del efecto del tratamiento, si el proceso inflamatorio continúa propagándose, recurren a la intervención quirúrgica.
se debe notar que tratamiento de la inflamación de la raíz del diente es un proceso largo.
El dolor de muelas agudo siempre se presenta de forma inesperada y en el momento más inoportuno.
En la mayoría de los casos, esto se debe a un miedo de pánico al dentista. Todo el mundo entiende que es necesario visitar al dentista al menos una vez cada seis meses, pero el miedo al dentista hace que pospongas el viaje por tiempo indefinido.
Todas las inflamaciones en las raíces del diente (periodontitis) se consideran bastante peligrosas. Si continúa, ignorando el dolor y la incomodidad en el diente, retrasa el proceso de tratamiento, la inflamación se moverá desde la pulpa hacia las raíces dentales, llegará a la base de la raíz y dará lugar a la formación de bolsas purulentas. La inflamación de la raíz de un diente de naturaleza infecciosa, que afecta los canales del diente y los vasos y nervios ubicados en ellos, los dentistas llaman pulpitis. Gracias a la capa protectora del esmalte, una infección no puede penetrar en la raíz de una persona sana. El daño al esmalte es la puerta de entrada para varias bacterias y el desarrollo posterior de la inflamación de la raíz del diente.
Inflamación de la raíz del diente - causas
Hay dos causas principales de inflamación de la raíz del diente:
Infección;
Lesión dental.
A su vez, la causa de la infección que provocó la inflamación de la raíz del diente puede ser:
Visita tardía al médico;
Tratamiento inadecuado de la pulpitis dental;
La aparición de pulpitis debajo de la corona dental: si la corona daña la encía, cuando la corona se desplaza, este lugar se convierte en la puerta de entrada para la infección y el desarrollo posterior de la inflamación;
La llamada pulpitis marginal, cuando la infección se propaga desde otras fuentes, no relacionadas con la caries, y se propaga desde la cavidad bucal a lo largo de la raíz del diente. De la misma manera, se forman abscesos a lo largo de la mandíbula y las raíces de los dientes inflamados; mientras que las coronas (si las hay) permanecen intactas;
Enfermedades infecciosas de otra localización (sinusitis, amigdalitis).
En todos estos casos, las bacterias ingresan a los canales dentales y se multiplican activamente dentro de los canales, propagando la infección profundamente en la raíz misma y a lo largo de ella.
La inflamación de la raíz del diente puede dar lugar a causas asociadas a las lesiones:
Fractura de la raíz del diente;
Diente mal sellado, que en el proceso de masticar alimentos está constantemente sujeto a una carga pesada;
Diversas dislocaciones en atletas y músicos;
Lesiones de los vasos y nervios del conducto radicular hasta su ruptura, lo que lleva a la movilidad de los dientes y alta susceptibilidad a la infección;
El uso de ciertos antisépticos en el tratamiento, en casos raros, con el uso de arsénico.
Inflamación de la raíz del diente - síntomas
Características de la inflamación aguda de la raíz del diente.
La inflamación de la raíz del diente (periodontitis) puede ocurrir de forma aguda y crónica.
Un curso agudo se manifiesta, como cualquier proceso inflamatorio, con los siguientes síntomas: enrojecimiento, hinchazón, dolor.
Hay sangrado y dolor de las encías en el sitio de la inflamación, con la presión sobre el diente, el dolor aumenta bruscamente, se pueden palpar los ganglios linfáticos regionales agrandados.
Hay una mayor sensibilidad del diente a todos los irritantes: temperatura, mecánica, química.
Con un proceso inflamatorio muy avanzado, los síntomas de intoxicación general se unen: fiebre, dolores de cabeza severos, debilidad severa, signos de inflamación (leucocitosis, VSG elevada) se determinan en el análisis de sangre clínico general. Si no comienza el tratamiento con urgencia, se puede formar un absceso o flemón debajo de la raíz del diente, la inflamación se moverá a los senos paranasales, con una mayor propagación de la infección, se desarrollará sepsis u osteomielitis.
Características del curso de la inflamación crónica de la raíz del diente.
El curso crónico de la inflamación de la raíz del diente se caracteriza por la ausencia de síntomas. Por lo general, hay quejas de incomodidad y sensaciones inusuales al comer, mal aliento, que otros notan.
A menudo, la inflamación crónica no presenta síntomas. Pero en el futuro se forman fístulas que se abren en las encías o en la cara. Estos cambios de gran alcance se pueden ver por casualidad en un examen de rayos X cuando se contacta por otra razón.
Sólo la aparición de dolor hace que busque ayuda médica. Esto ocurre con una exacerbación pronunciada de un proceso lento crónico. El curso crónico de la inflamación de la raíz del diente es peligroso porque en muchos casos es necesario extraer el diente.
Si busca atención médica tarde, la infección se propaga rápidamente y esto puede llevar a la necesidad de extraer, posiblemente, varios dientes.
Síntomas de inflamación crónica de la raíz del diente en trauma
En caso de inflamación de la raíz del diente que ha surgido después de una lesión (por ejemplo, si la raíz del diente está rota), el sangrado de las encías se une a los síntomas anteriores, aparece un borde oscuro en el lugar donde se adhieren las encías. al diente
En caso de destrucción total de la raíz (aplastamiento) como resultado de un traumatismo, se produce una fuerte inflamación de las encías, en la que el paciente no puede cerrar la boca ni cerrar los dientes.
Inflamación de la raíz del diente - tratamiento
Solo un médico puede curar la inflamación de la raíz del diente. El propio paciente, si quiere tener dientes sanos, debe contactar a un especialista de manera oportuna.
El tratamiento de la inflamación de la raíz del diente depende en gran medida de la causa que provocó el proceso, la etapa y la gravedad del curso.
En general, el tratamiento de la inflamación aguda y crónica es similar, pero tiene algunas diferencias.
La tarea principal en el tratamiento de la periodontitis aguda es liberar los tejidos inflamados del pus y preservar el diente tanto como sea posible. A veces, el propio paciente, debido al dolor difuso, no puede indicar con precisión el diente enfermo. En tales casos, se realiza un examen de rayos X. En el futuro, bajo anestesia, se eliminan los tejidos dañados por la caries y, si es necesario, también se elimina la pulpa dental dañada.
En el caso de que se desarrolle un proceso inflamatorio como resultado de un relleno de mala calidad, se debe retirar el relleno, después de lo cual los canales se procesan instrumentalmente, se lavan a fondo con antisépticos y se expanden.
Después de estas medidas terapéuticas, se requiere un curso de terapia con antibióticos, antiinflamatorios (AINE) y medicamentos antialérgicos.
No se coloca un nuevo empaste hasta que se completa el curso del tratamiento. Por lo tanto, antes de comer, la cavidad del diente enfermo se cierra con un hisopo de algodón. Después de dos o tres días, los canales de la raíz inflamada del diente enfermo se lavan con antisépticos, se colocan preparaciones de acción prolongada y se cierran con un empaste temporal. Si no se encuentra pus en los canales, el dolor se ha detenido para el momento de la visita al especialista, se coloca un relleno permanente. Un examen de rayos X de seguimiento es obligatorio para confirmar la calidad del tratamiento.
En el tratamiento de formas crónicas de inflamación de la raíz del diente, se realizan lavados con preparaciones antisépticas, procesamiento de conductos radiculares con instrumentos y extirpación del nervio.
Las tácticas de tratamiento adicionales tienen diferencias significativas. Después de lavar los canales, se coloca un hisopo con un antiséptico en la cavidad del diente inflamado y se coloca un empaste temporal, se prescribe un curso de terapia con antibióticos.
Si después de terminar la toma del antibiótico no hay signos de mayor propagación de la infección, se vuelven a limpiar los canales y se coloca un relleno temporal con hidróxido de calcio por un período de dos a tres meses. Este sello es un buen antiséptico.
Paralelamente, se lleva a cabo fisioterapia, que incluye UHF, electroforesis con medicamentos antiinflamatorios.
Después del período de tratamiento especificado, si se ha logrado el resultado deseado y se ha detenido la inflamación, los canales se limpian, se sellan y se realiza un examen de rayos X de control.
Durante la próxima visita al dentista, se realiza un empaste permanente. En ausencia del efecto del tratamiento, si el proceso inflamatorio continúa propagándose, recurren a la intervención quirúrgica.
Cabe señalar que el tratamiento de la inflamación de la raíz del diente es un proceso largo.
El éxito del tratamiento depende, en primer lugar, de la oportunidad de contactar a un especialista, la gravedad del proceso inflamatorio y características anatómicas estructura dental enferma. Para salvar los dientes, prevenir complicaciones y recaídas, es necesario visitar a un dentista ante los más mínimos síntomas de inflamación y seguir estrictamente todas las prescripciones del médico.
Cuando una persona tiene dolor o dolor punzante en el diente, que se agrava al morder, o al comer alimentos calientes, está perplejo: después de todo, ¿no debería doler un diente despulpado (sin nervio)? Resulta, tal vez, y de tal manera que ninguna fuerza es suficiente para soportar estos tormentos. Durante tal exacerbación, a los pacientes les parece que el diente ha crecido, se ha alargado. A menudo, con dolor intenso, se produce hinchazón de la cara, el llamado flujo. Los ganglios linfáticos locales (debajo de la mandíbula, detrás de la oreja) en el lado enfermo aumentan, se vuelven dolorosos a la palpación, la temperatura puede aumentar a 37-37.5 C. A veces el paciente se queja de picazón. El diente puede ser móvil, al presionar la encía junto al diente enfermo, puede pus. Se puede formar una fístula (tubérculo blanquecino) en la encía cerca del diente enfermo, de donde se liberan los contenidos purulentos del quiste. Muy a menudo, después de que comienza el proceso de liberación del sitio de inflamación del pus, el dolor se vuelve menos intenso. El médico diagnostica - periodontitis. Sin embargo, hay situaciones en las que los pacientes no tienen quejas y la periodontitis se descubre por casualidad en una cita con un terapeuta durante un reemplazo de empaste o restauración de un diente destruido. . Las complicaciones son posibles en forma de absceso maxilar, osteomielitis de la mandíbula.
Descripción
Hay varias razones para la periodontitis. La razón principal para el desarrollo de esta enfermedad son los canales del diente mal tratados en el tratamiento de la pulpitis o una complicación de la caries, cuando la infección penetra en los canales del diente y se propaga al periodonto, dañándolo. Sin embargo, a menudo se desarrolla en el contexto de canales bien tratados debido a una gran carga en el diente, trauma, reacción alérgica sobre medicamentos, toxinas... La inflamación de las encías también puede provocar el desarrollo de periodontitis. La inflamación periodontal es el resultado de la exposición a los microorganismos, más precisamente, a las toxinas que estos producen en el transcurso de la vida y durante la descomposición de los tejidos pulpares y periodontales.
La periodontitis crónica puede ser asintomática (no molestar) y manifestarse en caso de debilitamiento del cuerpo. La periodontitis crónica en la etapa aguda se manifiesta de la misma manera que la periodontitis aguda.
Primeros auxilios
Con la periodontitis, el foco inflamatorio se localiza en la región del vértice de la raíz del diente (en el hueso de la mandíbula). En el foco de la inflamación se produce Alta presión sanguínea- luego causa un dolor intenso al presionar el diente. Para reducir el dolor, es necesario reducir esta presión y crear una salida de contenido del foco inflamatorio. Para ello, enjuáguese la boca con una solución de soda de mesa (1 cucharadita de soda por vaso es muy agua tibia). Cuanto más a menudo, más probable es que comience la salida de contenidos purulentos. No aplique calor en el área afectada. Hasta que esto suceda, se pueden tomar analgésicos (Ketanov, ibuprofeno) para aliviar el dolor. Cuando se rompe el contenido del "quiste", el enjuague con soda se puede alternar con el enjuague con una solución débil de furacilina, clorhexidina, permanganato de potasio (permanganato de potasio).
Diagnóstico
En la cita, el dentista-terapeuta escucha las quejas del paciente, realiza un examen intraoral y dirige al paciente para un examen de rayos X. La mayoría de las veces, una radiografía dirigida es suficiente para aclarar el diagnóstico, pero también se puede requerir un ortopantomograma. Si es necesario, el médico puede derivar al paciente para una tomografía computarizada dental. Un examen de rayos X con periodontitis revela cambios en los tejidos que rodean la raíz del diente: expansión del espacio periodontal (el espacio entre el hueso y la raíz del diente), la presencia de formaciones quísticas, granulomas (la formación de un tejido conectivo cápsula llena de granulado.)
Tratamiento
Un método radical para tratar la periodontitis es la extracción de un diente y, con él, el foco de inflamación: los quistes. Pero muchos, por supuesto, no tienen prisa por deshacerse de él, sino que piden ser "curados". Si el tratamiento conservador tiene sentido se determina sobre la base de la radiografía. Con su ayuda, el médico determina si el conducto radicular ha sido sellado, qué tamaño alcanza el "quiste", qué tan dañado está el diente. Si resulta que el tratamiento es conveniente, se debe advertir al paciente que consta de varias etapas y puede demorar de 2 a 3 meses, por lo que debe tener paciencia y fortalecer su sistema inmunológico, ya que el odontólogo solo ayuda al organismo a eliminar la inflamación. principalmente con el proceso patológico que el cuerpo hace frente por sí solo.
Durante el tratamiento, el médico elimina los tejidos infectados que han llenado el conducto radicular y lo limpia a fondo con la ayuda de instrumentos y técnicas modernos, duraderos, flexibles y muy delgados. Si el canal fue sellado hace mucho tiempo con la tecnología antigua, es difícil destaparlo, llegar al foco de inflamación y eliminarlo con herramientas convencionales. En tales situaciones, se utiliza un aparato especial para llevar a cabo el procedimiento de depoforesis. Este es uno de los métodos de fisioterapia, radica en el hecho de que, con la ayuda de una pequeña corriente, los iones de la sustancia medicinal impregnan todo el tejido de la raíz y afectan el granuloma.
Una pasta terapéutica especial que contiene calcio se coloca temporalmente en el canal limpio. Gracias a la acción de la pasta, el ambiente ácido creado por los microorganismos es neutralizado por propiedades alcalinas calcio. A veces, la composición de tales preparaciones (pastas) incluye derivados de yodo, y en el caso de proceso agudo o exacerbación, después de crear una salida de contenido desde el sitio de la inflamación, "intrínseco preparaciones medicas que contienen antibióticos. Cuando la condición se estabiliza, el tratamiento de endodoncia se realiza bajo control de rayos X. Solo después de eso, el canal se procesa nuevamente y se sella muy bien.
En el tratamiento de la periodontitis siempre existe el riesgo de no conseguir resultado deseado, por lo tanto, por regla general, se lleva a cabo sin garantía.
Los quistes muy grandes son más difíciles de tratar y tienen menos probabilidades de éxito. Y si la parte de la corona del diente está tan destruida que ya no se puede restaurar, tiene sentido extraer el diente. En algunos casos, y cada vez menos frecuentes, se sella el conducto radicular del paciente con cemento soviético. Es imposible destapar y procesar por completo, para llegar al foco de inflamación y eliminarlo, también hay que extraer el diente.
En el caso de que se haya formado un quiste (granuloma) en el área del ápice de la raíz del diente, pero tratamiento conservador no cede, se puede salvar el diente aplicando un tratamiento quirúrgico conservador.
Separación coronarradicular le permite cortar la corona del diente en dos partes en el lugar donde las raíces divergen, lo que le da al cirujano la oportunidad de limpiar el tejido de granulación a través del espacio resultante. Esta operación se realiza, por regla general, en dientes de masticación grandes, molares, y a veces se denomina premolarización, ya que, como resultado, el molar se convierte en dos premolares.
hemisección- una operación en la que se corta una de las raíces y se extrae junto con la parte del diente adyacente a ella. Se recomienda principalmente en los dientes de masticación de la mandíbula inferior.
Amputación- cortar toda la raíz del diente en el lugar de su salida, sin violar la integridad de la parte de la corona del diente. Se utiliza en dientes con raíces múltiples, principalmente en los molares del maxilar inferior, a veces en los premolares del maxilar superior.
Resección del ápice de la raíz del diente- la operación más comúnmente utilizada para la periodontitis. Durante el mismo, se corta la parte superior de la raíz del diente, se elimina el quiste y se limpia el periodonto de tejido patológico. Si es necesario, se realiza un llenado retrógrado: el canal se sella desde el extremo, luego se coloca material formador de hueso y se aplica una sutura.
El uso de estas técnicas permite a los médicos salvar dientes de los que todos, incluso los jóvenes, tuvieron que desprenderse hace unos años. Sin embargo, en primer lugar, no todos los cirujanos los poseen y, en segundo lugar, muchos dentistas consideran que dicho tratamiento es inapropiado y ofrecen extraer un diente de periodontitis e instalar un implante en su lugar. Por lo tanto, tendrá que buscar una clínica donde conserve su propio diente durante al menos 5-6 años.
Prevención
La prevención de la periodontitis es un tratamiento oportuno de alta calidad de la caries y la pulpitis. Pero a menudo, para proteger los dientes de esta enfermedad, los médicos recomiendan el "tratamiento" de los dientes, los canales en los que se sellaron hace 10 o incluso 20 años. Se trata de sobre los llamados dientes de resorcinol-formalina, que se distinguen por una peculiar tinción pardusca de la corona. Desde el punto de vista de la odontología moderna, este es un tratamiento de mala calidad, está plagado de complicaciones como la periodontitis. Por lo tanto, si se necesita reemplazar un empaste grande en los dientes tratados con el método de resorcinol-formalina o se deben preparar para prótesis (restauración del diente con una corona), es necesario eliminar el material antiguo y volver a tratar los canales. a lo largo de toda la longitud, y luego llénelos completamente con la restauración posterior de la parte de la corona del diente.
Dr. Pedro
El proceso inflamatorio que se produce en la raíz del diente es muy síntoma peligroso, lo que puede indicar la aparición de daño periodontal, que posteriormente puede conducir al daño del tejido óseo y la infección gradual de los dientes sanos ubicados cerca del foco de infección. Retrasar el tratamiento puede convertirse no solo en un problema que conduce a la pérdida completa del diente afectado, sino también en la causa de la propagación de la infección que, al propagarse a través de los canales del sistema circulatorio, puede provocar una infección en todo el cuerpo.
La enfermedad más común, que se caracteriza por la inflamación de la raíz del diente, es la periodontitis.
Esta enfermedad obtuvo su nombre debido al hecho de que afecta el periodonto, los tejidos que se encargan de unir los dientes al hueso de la mandíbula.
Diferencia entre pulpitis y periodontitis
¿Por qué se inflaman las raíces de los dientes?
A menudo, la aparición de la enfermedad periodontal está precedida por pulpitis, que por alguna razón no recibió un tratamiento oportuno. El problema es que muchas personas tienen tanto miedo a los dentistas que continúan soportando un dolor intenso, que va acompañado del desarrollo procesos patológicos en el diente, así como el desarrollo y propagación de bacterias patógenas. Además, en las últimas etapas del desarrollo de la enfermedad, los pacientes experimentan daños en los tejidos internos de los dientes, con la formación adicional de una bolsa con depósitos purulentos y otros problemas, cuyas consecuencias serán bastante difíciles de superar en el futuro.

Tratamiento de mala calidad: el material de obturación entró en el periodonto
La inflamación de la raíz del diente puede ser causada por varias razones diferentes. A menudo causa enfermedades similares las infecciones se vuelven cavidad oral así como las lesiones que conducen a infección dientes. En primer lugar, según las estadísticas oficiales, están las infecciones orales, cuya culpa suele ser de los propios pacientes.
Causas de la infección
Entre las causas más comunes de infección se encuentran las siguientes:
- retraso en el tratamiento de la pulpitis;
- baja calidad del tratamiento, así como baja calificación del odontólogo que trata la pulpitis;
- periodontitis derivada de la negligencia del paciente;
- Periodontitis marginal.
El proceso pospuesto de tratamiento de la pulpitis dental puede tener consecuencias muy graves en el futuro, incluida la inflamación de la raíz del diente. La causa de las complicaciones pueden ser los conductos dentales mal limpiados durante el empaste dental, cuando la infección permanece obstruida y se desarrolla gradualmente, extendiéndose gradualmente más allá del diente afectado. En tal situación, no es suficiente eliminar la inflamación del diente, ya que el proceso de tratamiento debe ser integral.
Además, la causa del desarrollo de la enfermedad puede ser la pulpitis que, debido a ciertas circunstancias, no se completó o se trató de manera incorrecta. Baja calidad el llenado, como resultado de lo cual quedan áreas abiertas y procesadas insuficientemente, es una de las razones principales para el desarrollo de tales procesos. En lugares libres en condiciones ideales comienzan los procesos de reproducción de bacterias, que posteriormente atacan la periodontitis, como resultado de lo cual comienza la inflamación de la raíz del diente.
Además del médico, promover el desarrollo de la raíz del diente. procesos inflamatorios los propios pacientes pueden. En este caso, la negligencia pasa a primer plano, por lo que los pacientes que tienen un desplazamiento de las coronas o su deformación no tienen prisa por buscar la ayuda de los dentistas, con la esperanza de que las molestias y el dolor desaparezcan pronto por sí solos. Tales reflexiones llevan al hecho de que el dentista no solo debe reemplazar el empaste, sino también tratar la inflamación.
La aparición de periodontitis traumática.
La inflamación entre las raíces también puede ocurrir debido a un traumatismo. Entre los mas causas comunes la ocurrencia de tales problemas, es necesario resaltar:
- errores en los empastes dentales;
- dislocaciones dentales;
- rupturas de los haces neurovasculares;
- fracturas de los dientes.
En el primer caso, el llenado inadecuado tiene un efecto permanente. impacto negativo en el diente en forma de aumento de la presión, como resultado de lo cual comienzan los procesos inflamatorios. Las dislocaciones de los dientes son problema profesional para personas involucradas en deportes profesionales y aficionados, así como música. Las roturas del paquete vasculonervioso provocan que el diente y los adyacentes puedan moverse, lo que tiene Influencia negativa en el ápice de la raíz del diente.

Fractura de la raíz del diente: la causa de la inflamación.
Y también, la causa del desarrollo de la inflamación puede ser la fractura de las raíces de los dientes.
Aparte de razones enumeradas, el desarrollo de la enfermedad puede conducir al uso de fármacos antisépticos, o arsénico, para el tratamiento de la periodontitis.
Síntomas de la enfermedad
Debe tenerse en cuenta que la enfermedad puede ocurrir tanto en forma aguda como crónica, que difieren un poco en sus síntomas.
La periodontitis aguda que ocurre antes de la afectación del hueso es rara, incluso durante la fluoroscopia, porque no se observa un absceso en el ápice de la raíz. Los pacientes con esta forma de la enfermedad se sienten dolor severo incluso al más mínimo contacto con las zonas inflamadas.
La progresión de la enfermedad a menudo conduce al hecho de que se ven afectadas áreas previamente sanas de tejido óseo. En tales casos, el hundimiento del dolor prácticamente no se observa, pero hay intervalos de tiempo con un dolor que desaparece un poco. La complejidad de tales procesos también radica en el hecho de que comienzan a formarse depósitos purulentos debajo de la raíz del diente, lo que causa daños graves en todo el cuerpo. Las formas agudas de periodontitis también pueden tener síntomas concomitantes en forma de indicadores de temperatura, dolencias generales, apetito débil, flemones y más.

Mejilla hinchada con inflamación de la raíz del diente
Las formas crónicas de periodontitis son bastante peligrosas, ya que en la mayoría de los casos los síntomas no indican de ninguna manera la presencia de esta enfermedad. Dolor, que se desvanecen rápidamente, solo puede ocurrir con un fuerte impacto en el diente enfermo. La presencia de una enfermedad también puede indicarse solo por un quiste o fístula formada durante el desarrollo de la enfermedad, en cuyas superficies hay secreción purulenta. Estos síntomas se acompañan de la aparición de un sabor desagradable a supuración en la boca, así como del correspondiente olor de la cavidad bucal.
La inflamación de la raíz en forma crónica puede convertirse en aguda en los casos en que el paciente no ha recibido atención dental calificada a tiempo.
Con frecuencia la única forma tratar eficazmente la inflamación forma crónica es la extracción de uno, o en caso de descuido prolongado del problema, varios dientes.
Métodos para el tratamiento de la inflamación aguda.
Antes de curar la inflamación de la raíz, es necesario establecer correctamente la causa y la naturaleza de la enfermedad, para lo cual se recopila la anamnesis. En el futuro, durante el examen inicial, el dentista determina el grado de la enfermedad, así como los dientes que se han inflamado. En los casos en que la enfermedad toma una forma aguda y el dolor se vuelve tan intenso que el paciente ni siquiera puede indicar con precisión el diente enfermo, el médico prescribe una fluoroscopia, que le permite determinar la fuente de la infección.
Cabe señalar que el proceso de tratamiento para las formas aguda y crónica de periodontitis es bastante similar, pero tiene una lista completa de diferencias. Para curar una forma aguda de inflamación, son necesarias al menos tres visitas al dentista.
En la primera etapa, se determina la causa de los procesos inflamatorios, en los que se basa el otras acciones dentista.
Después de la etapa Pre-entrenamiento completado, el médico puede comenzar a perforar las partes afectadas y muertas de la pulpa, así como expandir los canales dentales, por lo que es posible lograr Alta calidad rellenos En esos casos, cuando la raíz del diente se ha inflamado debido a que la visita anterior al dentista terminó con un empaste fallido y de mala calidad, el especialista debe retirar el empaste con cuidado para no dañar el diente. , y limpie completamente la cavidad del exceso de material.

El tratamiento de la periodontitis se realiza en varias visitas.
Al llegar a la parte superior de las raíces enfermas, el especialista les hace agujeros especiales a través de los cuales se puede limpiar el periodonto de las acumulaciones purulentas. Debe tenerse en cuenta que para garantizar la seguridad y evitar la propagación de infecciones durante la operación, la raíz del diente debe tratarse constantemente con un antiséptico. Una vez completada la limpieza, los canales y el diente no están sellados. Deben cubrirse con tampones tejidos con sustancias medicinales que ayudan a combatir infecciones. El diente permanece completamente expuesto durante al menos unos días para poder determinar si el proceso inflamatorio continúa.
A menudo, el médico prescribe una segunda cita después de unos días, donde, como primera manipulación, los conductos radiculares se lavan con sustancias antisépticas especiales, después de lo cual se instala un relleno temporal. El paciente con dicho relleno debe controlar cuidadosamente para no deformarlo y no provocar el prolapso y la apertura de los canales. La instalación del relleno principal se realiza solo después de un tiempo, y solo en los casos en que el paciente no presenta síntomas de procesos inflamatorios en curso.
Forma crónica y su tratamiento.
Las formas crónicas de la enfermedad en las etapas iniciales del tratamiento son similares a las de formas agudas e incluyen fluoroscopia, así como perforación de dientes y canales dentales. Gracias a la radiografía, el médico determina la causa del diente inflamado, así como el grado de desarrollo de la enfermedad.

Extracción dental por retraso en el tratamiento de la periodontitis
el único solución efectiva los problemas solo pueden ser la extracción de dientes, pero en la mayoría de ellos es posible salvar los dientes.
Para hacer esto, es necesario someterse a una serie de procedimientos de desinfección, así como a la acumulación de tejido óseo en las áreas afectadas. En general, el principio y la naturaleza del tratamiento dependen en gran medida del descuido de la enfermedad, ya que etapa inicial la inflamación del canal dental o la raíz del diente es fácil de curar, mientras que las formas con crecimientos purulentos y quistes son mucho más difíciles y más largas de tratar.
Conclusión
Para no tener serios problemas con dientes, cada persona necesita someterse a exámenes regulares con especialistas. Si el diente ya está inflamado, es necesario obtener una cita con un especialista lo antes posible. Son los dentistas los que saben cómo tratar ciertas enfermedades de forma correcta y lo menos dolorosa posible, y también son capaces de determinar con precisión las razones por las que los dientes pueden inflamarse.
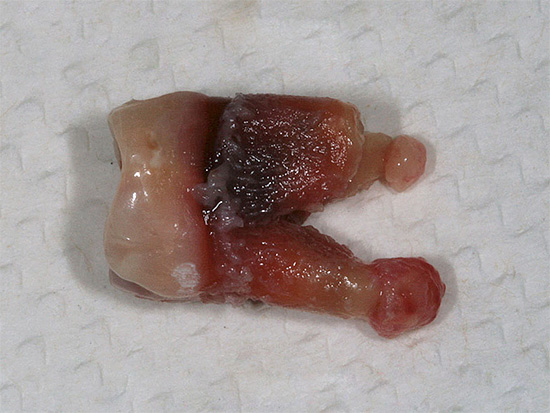
Diente extraído con raíces inflamadas
Es importante recordar que, a pesar de que con la inflamación de la raíz del diente, los síntomas a menudo se determinan de manera elemental, utilizando cualquier método de autotratamiento o posponiendo el viaje para obtener ayuda médica, tratando de resolver los problemas con el uso. de analgésicos, no se recomienda encarecidamente. Un problema como la inflamación en la raíz del diente y el tratamiento solo pueden ser resueltos por los dentistas, porque son ellos quienes realizan los procedimientos basados en las capacidades disponibles de la odontología moderna.
Nadie es inmune al hecho de que lo superará la inflamación de la raíz del diente o, en el lenguaje de los dentistas, la pulpitis. En la mayoría de los casos, esto es consecuencia de enfermedades de los senos maxilares o flujo. En algunos casos, la infección ocurre cuando un diente se disloca, un empaste o prótesis inadecuados, se rompe vasos sanguineos que rodea la pulpa o cuando la raíz del diente está fracturada.
Tratamiento de la raíz del diente del paciente
Periodontitis como un tipo de inflamación dental
Esta enfermedad también se refiere a la inflamación del diente, pero las áreas de tejido infectado ya están cerca de su parte superior. Las principales causas de la periodontitis son:
- fuera de tiempo;
- infección introducida durante los empastes dentales;
- falta de tratamiento del sistema dental;
- lesión mecánica;
- malos hábitos y falta de calcio en el cuerpo;
- fracturas de raíces dentales.
Diferencias en la inflamación dental
La inflamación del ápice y la raíz de los dientes están interconectados. La pulpitis (solo la raíz está infectada) aparece principalmente durante la caries, cuando las bacterias ingresan a la superficie inferior. La enfermedad ocurre dentro del diente, sin afectar el periodonto circundante.
La periodontitis es una consecuencia de la inflamación del sistema radicular. En el diente mismo, la pulpa ya está ausente, pero su foco se extiende por la superficie, alcanzando el ápice. El tratamiento de esta infección puede incluso afectar el saneamiento del tejido óseo.
Síntomas de infección
Los pacientes que acuden a los dentistas con quejas de inflamación de los dientes, por regla general, hablan de lo siguiente:
- dolor leve que, con la localización de la infección, se vuelve pulsátil y constante;
- sensaciones de incomodidad durante las comidas (dolor al masticar);
- aberturas fistulosas cerca del diente enfermo;
- inflamación de los senos paranasales;
- movilidad de la raíz del diente;
- hinchazón de los ganglios linfáticos;
- somnolencia.
Si observas al menos uno de estos signos en ti mismo, es hora de que contactes con tu dentista y realices el tratamiento adecuado. Esto debe hacerse al menos para protegerse de las consecuencias: extracción de dientes y necrosis de tejidos.

Estructura dental
Características del tratamiento de la inflamación dental.
Lo primero que debe saber un potencial paciente, es decir, usted: la pulpa dental es un proceso largo. A pesar de que tecnicas modernas difieren en la velocidad, el saneamiento consta de varias etapas.
1. Además de una conversación oral en la que debes describir los principales síntomas que te molestan, el dentista te receta una radiografía. Imposible sin una radiografía dental tratamiento adicional, ya que refleja la naturaleza de la infección y su localización.
2. Después de eso, se abre la raíz del diente, para lo cual se usan anestésicos. Cuando se elimina el pus, se coloca un medicamento en el lugar donde hubo inflamación y se aplica un relleno temporal.
3. Después de 5 a 7 días, según lo prescrito por el médico, debe volver a tomar una radiografía. Después de eso, se limpian los conductos radiculares y se vuelve a instalar el relleno temporal. Esto es necesario para que las áreas afectadas no se vuelvan a formar alrededor de la raíz.
4. Etapa final el tratamiento se llama control y se realiza 2 días después del segundo empaste temporal. Tendremos que tomar otra radiografía. A buen resultado la superficie del diente o raíz se cierra con un empaste permanente y se pule.
Uso de antibióticos
Para aquellos que sufren de inflamación de la raíz del diente o su ápice, el tratamiento con antibióticos solo puede usarse como auxiliar. En combinación con soluciones de enjuague, aliviarán el dolor antes de visitar a un médico.
Algunos medicamentos (lincomicina) están disponibles en forma de tabletas y se toman por vía oral 3 veces al día. A veces, el dentista prescribe un tratamiento con antibióticos (clindamicina), pero solo él puede administrar inyecciones intramusculares. Solo el médico debe prescribir el medicamento y el período durante el cual se debe completar el tratamiento.
A continuación se muestra un video que habla de posibles complicaciones durante el tratamiento de la raíz del diente
:
Medidas independientes
Si no puede soportar el dolor localizado alrededor del diente o no hay forma de acudir inmediatamente a clínica dental, vale la pena usar métodos simples pero efectivos.
- tomar un analgésico. No olvide que debe hacer esto 12 horas antes de visitar al médico. Su presencia en el cuerpo excluye la posibilidad de un diagnóstico correcto;
- ponga la cavidad oral con soluciones; esto aliviará el dolor por un tiempo;
- calentar un diente dolorido La mejor manera aliviar la inflamación Esto solo lo empeorará y el dolor adquirirá un carácter pulsante.
Para evitar la pulpitis y sus consecuencias - periodontitis - trate de visitar al dentista de manera oportuna y llevar a cabo medidas preventivas. enfermedad desatendida y el tratamiento inoportuno puede ser una de las causas de la pérdida de dientes.
Se indican los precios de los tratamientos dentales en nuestra clínica.








