Нередко при обследовании на предмет бесплодия требуется изучение гормонального фона обоих супругов. Это может показаться неожиданным, но именно гормональные отклонения зачастую сопутствуют бесплодию. Если их вовремя найти и скорректировать, то вероятность наступления беременности повысится. Какие же существуют правила сдачи крови «на гормоны» и как расшифровать полученный анализ?
6-12 месяцев
отсутствия беременности –
повод обратиться к врачу.
50/50 – соотношение
мужского и женского
факторов бесплодия
в паре. Клиника МАМА
успешно преодолевает
самые сложные случаи
мужского, женского и
сочетанного бесплодия.
Мы уже помогли 5586
мужчин и женщин!
«
Бесплодие – не приговор!
Это знак того, что этой паре,этой семье нужна помощь,
чтобы стать родителями.
И они ими обязательно
становятся! Главное – вовремя
прийти к врачу, сохранить
время, силы для беременности,
родов и воспитания детей! » Виктория Залетова главный врач Клиники МАМА
«Полный цикл»
ЭКО в Клинике МАМА:
- обследование;
- получение клеток;
- оплодотворение;
- диагностика беременности;
- поддержка беременности!
пар в России нуждаются в лечении методом ЭКО.
Частота наступления беременности
в Клинике МАМА.
малышей уже родились
в результате лечения в Клинике МАМА!
Если вы хотите оценить свои репродуктивные возможности или уже нуждаетесь в лечении – приходите в Клинику МАМА! Мы помогаем!
Организм устроен таким образом, что даже малейший сдвиг в количественном содержании того или иного гормона может стать причиной различных заболеваний. Причем зачастую мы даже не догадываемся об их существовании. Что же представляют собой эти самые гормоны и почему они играют такую важную роль в организме женщин и мужчин.
Гормоны — это вещества, которые образуются в железах внутренней секреции. Гормоны поступают в кровь и ткани, которые будут регулироваться ими. Количество гормонов в организме зависит от многих факторов, включая время суток и возраст женщины или мужчины. Репродуктивная функция женщины контролируется через систему гипоталамус-гипофиз-яичники именно при помощи этих биологически активных веществ. Поэтому так важно сделать анализ на гормоны, чтобы выявить причину бесплодия .

Для определения полноценности гормонального фона доктор обязательно назначит сдачу этого анализа. Каждый гормон имеет свои маленькие «капризы». Например, иногда на уровень некоторых из них зависит не только от менструального цикла женщины, но и от времени, прошедшего с момента последнего приема пищи.
Итак, для определения гормональных причин бесплодия вам потребуется сдать анализы на содержание в крови основных гормонов:
1. ФСГ (фолликулостимулирующий гормон)
Анализ сдается на 3-8-й или 19–21-й дни менструального цикла женщины, для мужчины - в любой день. Строго натощак. У женщин ФСГ стимулирует рост фолликулов в яичниках и образование эстрогена. Он способствует росту эндометрия в матке. Достижение критического уровня ФСГ в середине цикла приводит к овуляции.
У мужчин ФСГ является основным стимулятором роста семявыносящих канальцев. ФСГ увеличивает концентрацию тестостерона в крови, обеспечивая тем самым созревание сперматозоидов. Бывает, что гормон работает во всю силу, но не находится точки, где он востребован. Так случается, когда яички мужчины маленькие или пострадали от какой-то операции или инфекции.
2. ЛГ (лютеинизирующий гормон)
Сдается на 3–8-й или 19–21-й дни менструального цикла женщины, для мужчины - в любой день. Строго натощак. Этот гормон у женщины «дозревает» фолликул, обеспечивая производство эстрогенов, овуляцию, образование желтого тела. У мужчин ЛГ стимулирует образование глобулина, связывающего половые гормоны, и повышает проницаемость семенных канальцев для тестостерона. Тем самым увеличивается концентрация тестостерона в крови, что способствует созреванию сперматозоидов.
У женщин уровень лютеинизирующего гормона зависит от фазы менструального цикла. Пик концентрации ЛГ приходится на овуляцию , после которой уровень гормона падает и «держится» всю лютеиновую фазу на более низких, чем в фолликулярной фазе, значениях. Это необходимо для того, чтобы функционировало желтое тело в яичнике. У женщин концентрация ЛГ в крови максимальна в промежуток от 12 до 24 часов перед овуляцией и удерживается в течение суток, достигая концентрации в 10 раз большей по сравнению с неовуляторным периодом. Во время беременности концентрация ЛГ снижается.
В процессе обследования на предмет бесплодия важно отследить соотношение ЛГ и ФСГ. В норме до наступления менструации оно равно 1, через год после наступления менструаций - от 1 до 1,5, в периоде от двух лет после наступления менструаций и до менопаузы - от 1,5 до 2.
3. Пролактин
Для определения уровня этого гормона важно сделать анализ в 1-ю и 2-ю фазу менструального цикла строго натощак и только утром. Непосредственно перед взятием крови пациент должен находиться в состоянии покоя около 30 минут.
7. ДЭА-сульфат
Вырабатывается этот гормон в коре надпочечников. Этот гормон можно проверить и у мужчины, и у женщины в любой день. Он также нужен организму обоих супругов, но в разных пропорциях, потому что также является мужским половым гормоном.
Гормоны щитовидной железы влияют в том числе на образование половых клеток у обоих супругов и на течение беременности.
8. Т3 свободный (Трийодтиронин свободный)
Т3 вырабатывается фолликулярными клетками щитовидной железы под контролем тиреотропного гормона (ТТГ). Он является предшественником более активного гормона Т4, но обладает собственным, хотя и менее выраженным, чем у Т4 действием. Кровь для анализа берется натощак. Непосредственно перед взятием крови пациент должен находиться в состоянии покоя около 30 минут.
9. Т4 (Тироксин общий)
Концентрация Т4 в крови выше концентрации Т3. Этот гормон, повышая скорость основного обмена, увеличивает теплопродукцию и потребление кислорода всеми тканями организма, за исключением тканей головного мозга, селезенки и яичек. Уровень гормона у мужчин и женщин в норме остается относительно постоянным в течение всей жизни. Однако в некоторых районах, и Москва при этом стоит чуть ли не на первом месте, часто наблюдается снижение активности щитовидной железы, что может приводить к серьезным отклонениям в собственном здоровье и здоровье будущего ребенка.
10. ТТГ (Тиреотропный гормон)
Уровень этого гормона необходимо проверять натощак, для исключения нарушения функции щитовидной железы.
11. Антитела к ТТГ
Определение антител к ТТГ дает возможность прогнозировать нарушение функции щитовидной железы. Сдается в любой день менструального цикла.
Определение уровня вышеперечисленных гормонов является весьма важным шагом в процессе обследования на предмет бесплодия. Уровень гормонов помогает установить точный день овуляции и определить наиболее оптимальные дни для зачатия, исключить неполадки в репродуктивной функции.
Но если уровень какого-то гормона оказался меньше или больше нормы, то это еще не повод ставить крест на своем здоровье. При помощи определенных лекарственных препаратов квалифицированный врач сможет отрегулировать уровень гормонов, и таким образом поможет достигнуть конечной цели всего обследования - беременности.
В линике МАМА Вы можете пройти полное обследование для выяснения причин бесплодия или уточнения диагноза. Необходимый объем обследования ы можете обсудить c врачом клиники на первичном приеме. Записаться на прием возможно примерно за неделю до предполагаемого посещения в любой рабочий день с 9:00 до 18:00 или в субботу с 9:00 до 15:00.
При необходимости, менеджеры клиники МАМА забронирируют для вас гостиницу в Москве.
Сделайте первый шаг - запишитесь на прием!
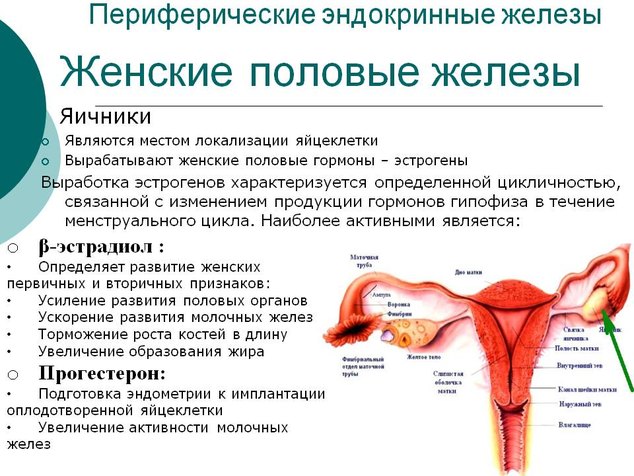
Женские половые гормоны регулируют развитие женских вторичных половых признаков, от них зависит способность к деторождению. Исследование женских половых гормонов имеет большое значение для оценки общего здоровья, репродуктивной функции, выявления различных заболеваний.
Как нервная система и половые гормоны регулируют женский менструальный цикл?
Регуляция менструального цикла у женщины –сложный процесс, в котором принимают участие нервная и эндокринная системы.Менструальный цикл регулируется на пяти уровнях :
Какие изменения происходят в матке под действием женских половых гормонов?
Изменения, которые происходят в матке во время менструального цикла, называются маточным циклом .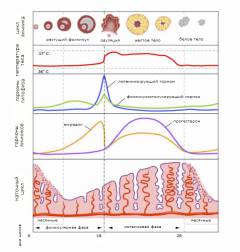 Он состоит из 4-х фаз
:
Он состоит из 4-х фаз
:
- Первая фаза начинается после того, как заканчиваются месячные. Под влиянием эстрогенов происходит восстановление слизистой оболочки матки.
- Во время второй фазы слизистая оболочка матки продолжает расти, её толщина увеличивается. Это по-прежнему обусловлено эффектами эстрогенов. Вторая фаза заканчивается на 14-й день после прекращения месячных.
- Во время третьей фазы матка готовится к тому, чтобы принять оплодотворенную яйцеклетку. Её слизистая оболочка набухает, в ней появляется много закрученных в виде спирали артерий. Это происходит под влиянием гормона прогестерона. Он начинает вырабатываться сразу после того, как яйцеклетка покидает яичник.
- Затем наступает четвертая фаза . Содержание эстрогенов и прогестерона в организме резко падает. На этом фоне слизистая оболочка матки начинает отторгаться, возникает . У женщины приходят месячные, которые продолжаются 3-4 дня.
Описание женских половых гормонов
| Название гормона | В каком органе вырабатывается? | На какой орган и как воздействует? Какие эффекты обеспечивают? |
| Эстрогены | Эстрогены
– это обобщающий термин, которым называют все женские половые гормоны:
Эстрогены вырабатываются фолликулами (пузырьками, в которых созревают яйцеклетки) яичников. Небольшое их количество синтезируется надпочечниками и мужскими яичками.  | Эстрогены действуют на разные органы. Влияние эстрогенов на половые органы женщины:
|
| Прогестерон | производится тремя органами
:
  | Прогестерон –гормон, который необходим для нормального вынашивания беременности. Влияние на половые органы женщины :
|
| Лютеинизирующий гормон (ЛГ) | Лютеинизирующий гормон, пролактин и фолликулостимулирующий гормон
вырабатываются передней долей гипофиза. Их секреция в небольших количествах происходит постоянно и повышается, когда это необходимо. |
|
|
||
| Стимулирует созревание фолликула – пузырька, в котором находится яйцеклетка. |
Описания анализов и нормы женских половых гормонов
Эстрон
 Эстрон – один из трех женских половых гормонов. Он оказывает более слабое действие по сравнению с эстрадиолом, но вырабатывается в организме в большем количестве.
Эстрон – один из трех женских половых гормонов. Он оказывает более слабое действие по сравнению с эстрадиолом, но вырабатывается в организме в большем количестве.Нормы содержания эстрона в крови*:

Когда необходимо проведение анализа крови на эстрон?
- нарушение месячных : полное отсутствие, уменьшение интенсивности, нарушения цикла, болезненность;
- бесплодие : если женщина не использует никакие средства контрацепции, регулярно живет половой жизнью не менее 6 месяцев, но при этом не можете забеременеть;
- задержка полового созревания : у девочки не увеличиваются молочные железы, не развиваются вторичные половые признаки, не приходят в положенном возрасте первые месячные;
- плановое обследование при подготовке к экстракорпоральному оплодотворению (ЭКО) ;
- у мужчин :возникновение женских черт строения тела (например, роста молочных желез).
 На анализ нужно приходить натощак (не принимать пищу 8-14 часов – разрешается только пить). Кровь берут из вены. В современных клиниках используют специальные одноразовые вакуумные пробирки.
На анализ нужно приходить натощак (не принимать пищу 8-14 часов – разрешается только пить). Кровь берут из вены. В современных клиниках используют специальные одноразовые вакуумные пробирки.
| Повышение | Снижение |
| Опухоли яичников , которые продуцируют гормон. | . |
| Поликистоз яичников . | Остеопороз – разрушение костной ткани. Эстрон препятствует рассасыванию костей. |
| Избыточная масса тела , . При этом снижается обмен веществ, эстрон не перерабатывается и не выводится своевременно из организма. | Снижение функции яичников . |
| Нарушение функции щитовидной железы . | Нарушения менструального цикла . |
| Повышение вязкости крови и образование . | Задержка полового развития . |
| Повышенный риск злокачественных опухолей шейки матки и груди . | . |
Эстрадиол
 Эстрадиол – самый мощный женский половой гормон, но он вырабатывается в меньшем количестве по сравнению с эстроном.
Эстрадиол – самый мощный женский половой гормон, но он вырабатывается в меньшем количестве по сравнению с эстроном.Нормы содержания эстрадиола в крови :
Когда необходимо проведение анализа крови на эстрадиол?
- задержка полового созревания у девочек , отсутствие первых месячных в положенном возрасте;
- бесплодие;
- нарушения менструального цикла;
- уменьшение размеров матки и яичников, слабая выраженность вторичных женских половых признаков;
- , которые продуцируют половые гормоны;
- остеопороз;
- у мужчин: появление женских признаков строения тела.
 Как происходит подготовка к анализу? Как берут материал на анализ?
Как происходит подготовка к анализу? Как берут материал на анализ?
Анализ необходимо сдавать натощак. Последний прием пищи – не позднее 8 часов после сдачи крови. За день до исследования нужно исключить стрессы, тяжелые физические нагрузки, алкоголь, жирную, жареную и острую пищу. Непосредственно перед сдачей анализа нельзя проходить УЗИ, рентгенографию.
В зависимости от цели проведения анализа, кровь рекомендуется сдавать на 3-5 или 9-21 дни менструального цикла.
Кровь для анализа на эстрадиол берут из вены.
?
| Повышение | Снижение |
| , продуцирующие гормоны. | Снижение функции яичников (первичное или при других заболеваниях). |
| Маточные кровотечения во время менопаузы. | Синдром Шерешевского-Тернера – генетическое заболевание, характеризующееся бесплодием и недоразвитием половых желез. |
| Преждевременное половое развитие у девочек. | Голодание, вегетарианская или сыроедческая диета . |
| Повышение функции щитовидной железы . | Истощение . |
| . | |
| Гинекомастия – рост молочных желез у мужчины. |
Эстриол
 Эстриол
– один из самых важных женских половых гормонов во время беременности. Он вырабатывается яичниками, плацентой, печенью плода. Это самый слабый из эстрогенов, и его эффекты сильно зависят от концентрации в крови.
Эстриол
– один из самых важных женских половых гормонов во время беременности. Он вырабатывается яичниками, плацентой, печенью плода. Это самый слабый из эстрогенов, и его эффекты сильно зависят от концентрации в крови.Постоянно в организме женщины присутствует лишь небольшое количество эстриола. Во время беременности оно сильно увеличивается.
Нормы содержания эстриола в крови:
| Срок беременности, недель | Нормыэстриола, нмоль/л |
| 6-7 | 0,6-2,5 |
| 8-9 | 0,8-3,5 |
| 10-12 | 2,3-8,5 |
| 13-14 | 5,7-15,0 |
| 15-16 | 5,4-21,0 |
| 17-18 | 6,6-25,0 |
| 19-20 | 7,5-28,0 |
| 21-22 | 12,0-41,0 |
| 23-24 | 8,2-51,0 |
| 25-26 | 20,0-60,0 |
| 27-28 | 21,0-63,5 |
| 29-30 | 20,0-68,0 |
| 31-32 | 19,5-70,0 |
| 33-34 | 23,0-81,0 |
| 35-36 | 25,0-101,0 |
| 37-38 | 30,0-112,0 |
| 39-40 | 35,0-111,0 |
Когда необходимо проведение анализа крови на эстриол?
- Обследование во время планирования беременности, если:
- будущей матери более 35 лет, и/или отцу – 45 лет;
- у мужчины или женщины есть родственники с хромосомными заболеваниями;
- у пары уже рождались дети с пороками развития;
- мужчина или женщина подвергались действию радиоактивного излучения, получали терапию цитостатиками, лучевую терапию;
- во время предыдущих беременностей у женщины было невынашивание.
- Показания к анализу во время беременности
:
- обнаружение патологических изменений во время ультразвукового исследования: гипотрофия (небольшие, не соответствующие сроку беременности размеры) плода, участки обызвествления в плаценте и др.;
- плановое исследование на 12-15 неделях беременности для оценки состояния плаценты и плода;
- переношенная беременность;
- у плода;
- внутриутробная ;
- уменьшение в размерах и снижение функции надпочечников плода;
- фетоплацентарная недостаточность – патологическое состояние, при котором нарушается функция плаценты.
?
Перед проведением анализа на эстриол специальной подготовки не требуется. Исследование проводится натощак – за 4 часа до него нельзя принимать пищу.
Для определения уровня эстриола у женщины берут кровь из вены.
При каких состояниях выявляется повышение и снижение уровня гормона?
| Повышение | Снижение |
| Двойня, многоплодная беременность . | Угроза прерывания беременности . |
| Большие размеры плода . | Риск преждевременных родов . |
| Различные заболевания печени , при которых снижается её способность синтезировать белки. | . |
| Переношенная беременность . | |
| Анэнцефалия – отсутствие мозгового черепа и головного мозга у плода. | |
| Недоразвитие, снижение функции надпочечников у плода . | |
| Синдром Дауна у плода. | |
| Прием женщиной во время беременности некоторых лекарственных средств : препаратов гормонов коры надпочечников, . | |
| Внутриутробная инфекция . |
Прогестерон
Прогестерон – женский половой гормон, который вырабатывается желтым телом – образованием, остающимся на месте лопнувшего фолликула, из которого вышла яйцеклетка. Кроме того, синтез прогестерона осуществляется в надпочечниках и плаценте (во время беременности).Выработка прогестерона начинается примерно на 14-й день менструального цикла. За несколько дней она достигает максимума, а затем, к следующей менструации, снова снижается.
Прогестерон нужен для того, чтобы подготовить матку к имплантации оплодотворенной яйцеклетки. Он обеспечивает нормальное течение беременности.
Нормы содержания прогестерона в крови:
| Нормы прогестерона, нмоль/л | |
| девочки до 9 лет | менее 1,1 |
| девочки к 18 годам | 0,3-30,4 |
взрослые женщины:
|
|
| климакс | менее 0,6 |
беременность:
|
|
| мужчины | 0,3-2,2 |

Когда необходимо проведение анализа крови на прогестерон?
- Отсутствие месячных и другие нарушения менструального цикла.
- Бесплодие.
- – кровотечения, которые не связаны с менструальным циклом.
- Оценка состояния плаценты – для этого анализ на прогестерон проводят во второй половине беременности.
- Перенашивание беременности, выявление причины.
Обычно анализ на прогестерон проводят на 22-23 день менструального цикла. Но иногда лечащий врач может назначить его в другие дни.
Подготовка к анализу :
- Сдавать кровь на прогестерон желательно утром, с 8.00 до 11.00.
- Анализ сдается натощак – за 8-14 часов до него нельзя есть. Воду пить можно.
- Если не удается сдать анализ утром, то можно позавтракать, а через 6 часов сдать кровь. В течение этого времени есть нельзя.
- Накануне нельзя употреблять жирную пищу.
Для проведения анализа берут кровь из вены.
При каких состояниях выявляется повышение и снижение уровня гормона?
| Повышение | Снижение |
| Дисфункциональные маточные кровотечения , удлинение второй половины менструального цикла. | Хронические воспалительные заболевания матки, яичников, маточных труб . |
| Некоторые виды аменореи (отсутствие месячных). | Персистенция фолликула . Это состояние, при котором созревший пузырек с яйцеклеткой в яичнике не разрывается. Яйцеклетка не выходит из яичника. Фолликул остается на своем месте, не превращается в желтое тело и продолжает вырабатывать эстрогены, а выработка прогестерона тормозится. |
| Фето-плацентарная недостаточность во время беременности. | Маточные кровотечения – могут возникать из-за недостаточной выработки прогестерона во второй половине менструального цикла. |
| Медленное созревание плаценты во время беременности. | Угроза прерывания беременности в результате нарушения работы эндокринной системы. |
| Нарушение функции почек – . При этом нарушается образование мочи, прогестерон перестает выводиться с мочой. | Нарушения функции плаценты во время беременности. |
:
| Перенашивание беременности . |
| Задержка внутриутробного развития плода . | |
Прием некоторых лекарственных препаратов
:
|
Лютеинизирующий гормон (ЛГ)
 Лютеинизирующий гормон (ЛГ) синтезируется в гипофизе под влиянием гормонов гипоталамуса.
Лютеинизирующий гормон (ЛГ) синтезируется в гипофизе под влиянием гормонов гипоталамуса.Основные эффекты лютеинизирующего гормона:
| У женщин | У мужчин |
|
|
| Возраст/пол | Нормы содержания ЛГ, мЕд/мл |
| Женщины | |
| младше 1 года | менее 3,29 |
| 1-5 лет | менее 0,27 |
| 5-10 лет | менее 0,46 |
старше 10-14 лет (с приходим первых месячных)
|
|
| климакс | 14,2-52,3 |
| Мужчины | |
| младше 1 года | менее 6,34 |
| 1-5 лет | менее 0,92 |
| 5-10 лет | менее 1,03 |
| 10-14 лет | менее 5,36 |
| 14-20 лет | 0,78-4,93 |
| старше 20 лет | 1,14-8,75 |

Когда необходимо проведение анализа крови на ЛГ?
- Ановуляция – патологическое состояние, при котором в середине месячного цикла не происходит овуляции – выхода яйцеклетки из яичника.
- – избыточное оволосение, рост волос на теле у женщины по мужскому типу.
- Снижение либидо (полового влечения). Снижение потенции у мужчин.
- Увеличение интервала между месячными до 40 дней и более, либо их отсутствие.
- Бесплодие – невозможность зачать ребенка в течение 6 месяцев и более, несмотря на регулярную половую жизнь без использования средств контрацепции.
- Самопроизвольное прерывание беременности (невынашивание).
- Недоразвитие у женщины наружных и внутренних половых органов.
- Отставание в росте.
Анализ крови на лютеинизирующий гормон обычно берут на 6-7 день после последних месячных.
Подготовка к анализу :
- За 3 дня – исключить интенсивные физические нагрузки, спортивные тренировки.
- Накануне – избегать жирной пищи, придерживаться легкой диеты.
- За 8-14 часов – ничего не есть. Обычно анализ сдают натощак в 8.00-10.00.
- За 3 часа до анализа – не курить.
При каких состояниях выявляется повышение и снижение уровня гормона ?
| Повышение | Снижение |
| Аденома (доброкачественная опухоль) гипофиза, клетки которой синтезируют большое количество лютеинизирующего гормона. | (отсутствие месячных) в результате снижения функции гипофиза. |
| Синдром истощенных яичников . Яичники перестают вырабатывать половые гормоны, при этом, пытаясь их активировать, гипофиз начинает вырабатывать больше лютеинизирующего гормона. | Гонадотропный гипогонадизм – уменьшение в размерах матки, маточных труб и яичников, связанное с недостаточной выработкой гормонов гипофиза. |
| Эндометриоз. | Синдром Шихана – инфаркт гипофиза после родов. Во время беременности размеры гипофиза женщины увеличиваются, но крови к нему поступает столько же, сколько и прежде. При развитии кровотечения во время родов и падении артериального давления происходит повреждение железы, снижение её функции. |
| Гипофизарный нанизм – карликовость, связанная с нарушением функции гипофиза в детстве. | |
| Тестикулярная феминизация – заболевание у мужчин, при котором организм утрачивает чувствительность к мужским половым гормонам. При этом исчезает тормозящее действие тестостерона на гипофиз. | . |
| Интенсивные физические нагрузки, спортивные тренировки . | Болезнь Симмондса – заболевание, при котором снижается функция гипофиза. |
| Истощение, голодание, вегетарианская и сыроедческая диета. | Курение. |
| Атрофия яичек у мужчин . Может происходить после некоторых перенесенных заболеваний, например, свинки. | Избыточная масса тела, ожирение . |
| Выраженное нарушение функции почек . При этом ЛГ перестает выводиться с мочой. | Частые сильные стрессы . |
Прием некоторых лекарственных препаратов
:
| Прием некоторых лекарственных препаратов
:
|
Пролактин
 Пролактин – гормон, который вырабатывается передней долей гипофиза. Он стимулирует выработку прогестерона, способствует увеличению молочных желез и образованию в них молока.
Пролактин – гормон, который вырабатывается передней долей гипофиза. Он стимулирует выработку прогестерона, способствует увеличению молочных желез и образованию в них молока.Во время беременности выработка пролактина максимально нарастает к 20-25 неделям, после чего начинает снижаться.
Нормы содержания пролактина в крови
:
| Пол/возраст | Нормы пролактина, мЕд/мл |
| Женщины: | |
| до 1 месяца жизни | 6,3-1995** |
| 1-12 месяцев | менее 628 |
| старше 1 года | 109-557 |
| Мужчины: | |
| до 1 месяца жизни | 78-1705** |
| 1-12 месяцев | менее 607 |
| старше 1 года | 73-407 |
**Такой большой разброс связан с тем, что содержание гормона в крови новорожденного ребенка максимально, а затем, к 1-му месяцу жизни, резко снижается.
Когда необходимо проведение анализа крови на пролактин?
- Боли в молочных железах, возникающие с определенной периодичностью.
- Галакторея – самопроизвольное выделение молока вне связи с грудным вскармливанием.
- Увеличение промежутка между месячными до 40 дней и более, либо их полное отсутствие.
- Бесплодие.
- Хроническое воспаление в матке, яичниках, маточных трубах.
- Половой инфантилизм – недоразвитие наружных и внутренних половых органов.
- Переношенная беременность.
- Контроль функции плаценты.
- Гирсутизм – избыточное оволосение, рост волос на теле по мужскому типу.
- Болезненно протекающий климакс.
- Ожирение.
- Нарушение образования грудного молока во время грудного вскармливания.
- Остеопороз.
- Необходимость подбора эффективного лечения при низком уровне пролактина в крови.
- Снижение либидо, .
- Гинекомастия – рост молочных желез, как у женщины.
Подготовка к анализу :
- За сутки – исключить перегревание (посещение сауны), половые сношения.
- За 8-14 часов – ничего не есть (можно лишь пить воду). Анализ сдают натощак, желательно это делать утром, между 8.00 и 11.00.
- За час – не курить.
- За 10-15 минут – расслабиться и постараться успокоиться. Стресс может повлиять на результат анализа.
Для определения уровня пролактина берут кровь из вены.
При каких состояниях выявляется повышение и снижение уровня гормона ?
| Повышение | Снижение |
Заболевания гипоталамуса
:
| Синдром Шихана – гибель гипофиза после родов в результате нарушения притока к нему крови (при кровотечениях, падении артериального давления). |
| Заболевания гипофиза (опухоли и кисты). | Длительное и частое облучение рентгеновскими волнами . Лучевая терапия при злокачественных опухолях. |
| Гипотиреоз – снижение функции щитовидной железы. Пытаясь активировать её, гипофиз начинает выделять больше гормонов. | Прием некоторых лекарственных препаратов
:
|
| Хроническое тяжелое нарушение функции почек – при этом снижается выведение гормона с мочой. | |
| Синдром поликистозных яичников. | |
| Врожденное нарушение функции коры надпочечников . | |
| Цирроз печени . | |
| Опухоли яичников, которые вырабатывают женские половые гормоны – эстрогены . | |
| Нервная . | |
| . | |
| Снижение уровня сахара крови в результате чрезмерной выработки инсулина. | |
Прием некоторых лекарственных препаратов
:
|
Макропролактин
 Макропролактин
– это пролактин, который связан с антителами. Эта форма гормона более активна по сравнению со свободной, но она медленнее выводится из организма и способна накапливаться в больших количествах.
Макропролактин
– это пролактин, который связан с антителами. Эта форма гормона более активна по сравнению со свободной, но она медленнее выводится из организма и способна накапливаться в больших количествах.Когда необходимо проводить анализ на пролактин ?
Исследование проводится в том случае, когда выявлено повышенное содержание в крови пролактина, обычно более 700 мЕд/л.
Как трактуют результат анализа крови на макропролактин
?
Определение уровня макропролактина проводится в дополнение к анализу крови на пролактин для уточнения результата и исключения ошибок.
Фолликулостимулирующий гормон (ФСГ)
 Фолликулостимулирующий гормон (ФСГ) вырабатывается передней долей гипофиза. Этот гормон отвечает за созревание фолликулов с яйцеклетками у женщин и сперматозоидов у мужчин.
Фолликулостимулирующий гормон (ФСГ) вырабатывается передней долей гипофиза. Этот гормон отвечает за созревание фолликулов с яйцеклетками у женщин и сперматозоидов у мужчин.Выделение ФСГ в кровь происходит скачками. Эти скачки продолжаются по 15 минут и происходят через каждые 1-4 часа. В это время уровень гормона в крови повышается в 2-2,5 раза.
Нормы содержания ФСГ в крови
:
| Возраст/пол | Нормы мЕд/л |
| Женщины | |
| до 1 года жизни | 1,84-20,26 |
| 1-5 лет | 0,6-6,12 |
| 6-10 лет | 0-4,62 |
после 11 лет
|
|
| климакс | 19,3-100,6 |
| Мужчины | |
| до 1 года жизни | менее 3,5 |
| 1-5 лет | менее 1,45 |
| 6-10 лет | менее 3,04 |
| 11-14 лет | 0,36-6,29 |
| 15-20 лет | 0,49-9,98 |
| после 21 года | 0,95-11,95 |
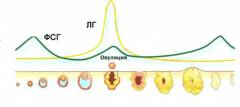
Когда необходимо проведение анализа крови на ФСГ?
- Бесплодие. Невозможность зачать ребенка в течение более чем 6 месяцев регулярной половой жизни без использования контрацепции.
- Снижение полового влечения, потенции (у мужчин).
- Удлинение менструального цикла до 40 дней и более, либо полное исчезновение месячных.
- Преждевременное половое развитие или его задержка.
- Невынашивание предыдущих беременностей.
- Отставание в росте.
- Дисфункциональные маточные кровотечения.
- Хронический воспалительный процесс в матке, яичниках, маточных трубах.
- Эндометриоз.
- Контроль эффективности лечения гормональными препаратами.
- Синдром поликистозных яичников.
Как осуществляется подготовка к анализу? Как берут материал на анализ ?
Анализ крови на ФСГ проводится на 6-7 день менструального цикла.
Подготовка к исследованию:
- За 3 дня : исключить интенсивные физические нагрузки, спортивные тренировки.
- Накануне : соблюдать легкую диету, избегать жирной пищи.
- За 8-14 часов : не принимать пищу, разрешается только пить.
- За 3 часа : исключить курение.
- За 10 -15 минут : постараться расслабиться, успокоиться.
Для исследования берут кровь из вены.
При каких состояниях выявляется повышение и снижение уровня гормона ?
| Повышение | Снижение |
| Синдром истощения яичников . Они перестают выделять достаточное количество женских половых гормонов, а гипофиз, стараясь их активировать, начинает вырабатывать больше ФСГ. | Нарушение менструального цикла и функции яичников в результате недостаточной выработки гормонов гипофизом (гипогонадотропный гипогонадизм, гипоталамическая аменорея). |
| Опухоли гипофиза . | Синдром Шихана – инфаркт гипофиза после родов в результате падения артериального давления, кровотечения. |
| Синдром Свайера – заболевание, при котором мужчина имеет нормальный набор генов, но женское строение тела. | Повышенное содержание пролактина в крови (гиперпролактинемия). |
| Синдром Шерешевского-Тернера – хромосомное заболевание, для которого характерно снижение функции яичников, бесплодие. | Ожирение . |
| Дисфункциональные маточные кровотечения , которые связаны с персистенцией фолликула – в положенные дни менструального цикла он не разрывается и не освобождает яйцеклетку. | Синдром поликистозных яичников . |
| Эндометриоз . | Истощение, голодание, вегетарианская, сыроедческая диета . |
| Длительное и частое воздействие на организм рентгеновского излучения . Лучевая терапия. | . |
| . | |
| Тестикулярная феминизация – заболевание, при котором человек имеет мужской набор генов, но женское строение тела. | Прием некоторых лекарственных препаратов
:
|
| Опухоль яичка у мужчины . | |
| Тяжелое нарушение функции почек . | |
Прием некоторых лекарственных препаратов
:
|
Гормоны – это жизненно важные вещества, вырабатываемые определенными железами организма. Несмотря на то, что они не заметны глазу и крайне редко люди обращают внимание на их показатели, недостаток или излишек того или иного гормона негативно отражается на функционировании организма. В частности, важную роль в женском организме играют половые гормоны, которые регулируют работу репродуктивных органов, помогают забеременеть и выносить здорового ребенка. Зачастую именно патологическое изменение гормонального фона становится причиной бесплодия, замершей беременности или выкидыша. Поэтому крайне важно, во время планирования беременности и непосредственно в период вынашивания малыша контролировать уровень гормонов.

Кроме того, некоторые вещества отвечают за хорошее настроение и самочувствие женщины, а их дефицит или избыток приводит к негативным изменениям в организме. Нередко это провоцирует ухудшение здоровья, общего состояния, поэтому при появлении недомоганий непонятной природы следует обратиться к доктору (гинекологу или же эндокринологу) и сдать анализы на женские половые гормоны. Для такой процедуры следует тщательно подготовиться, в частности, некоторые сдаются только в определенный день цикла или конкретный период беременности. Разобраться подробнее с этими вопросами вы можете, ознакомившись с нижеприведенной информацией.

За что отвечают женские половые гормоны
Гормоны – это вещества, синтезируемые железами человеческого организма, которые с моменты выработки моментально попадают в кровь и с кровотоком транспортируются к клеткам и тканям внутренних органов. Прежде всего, высокоактивные элементы оказывают воздействие на конкретные системы жизнедеятельности или ткани.
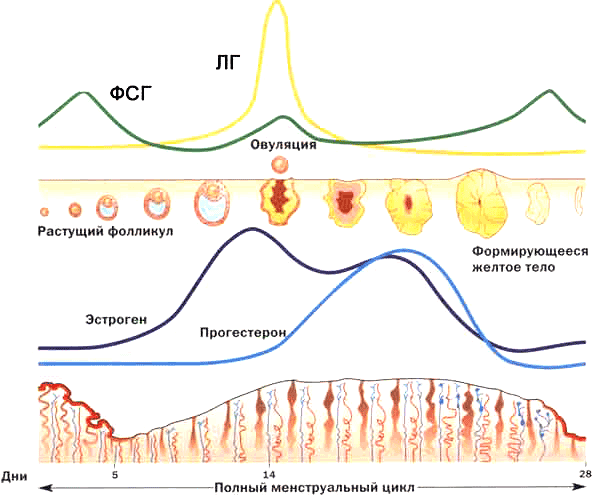
Оптимальный уровень женских половых гормонов может отличаться в разные дни менструального цикла, в зависимости от возраста представительницы прекрасного пола, а некоторые даже зависимы от времени дня. Главными действующими органами, которые синтезируют высокоактивные вещества, является гипоталамус, гипофиз и яичники, а также щитовидная железа. При допустимом уровне гормонов женская половая система хорошо работает, наблюдается регулярный менструальный цикл и у женщины нет сложностей с зачатием и вынашиванием ребенка.
Чтобы не обрекать себя на неблагополучную беременность и стопроцентно удостовериться в своем здоровье, следует сдать анализы на женские половые гормоны. Столь простое и не очень дорогостоящее исследование позволит убедиться в готовности организма к зачатию и вынашиванию или же выявить причину патологических изменений в работе репродуктивных органов.

Основными женскими половыми гормонами является:
Дополнительно, на усмотрение врача, может назначаться проведение анализов на гормоны, вырабатываемые щитовидкой (ТТГ, Т4, свободный Т3, антитела к ТТГ).
Показания к сдаче анализа крови на женские половые гормоны
Исследование уровня женских половых гормонов проводится обязательно при наличии следующих показателей:
- Бесплодие. Важно отметить, что говорить о бесплодии и проблемах с зачатием можно лишь спустя год регулярных попыток оплодотворения. При нормальном состоянии здоровья женщины и мужчины благополучная беременность может наступить спустя 1-3 женских цикла с условием ведения регулярной половой жизни без использования контрацептивов.
- Выкидыш или замершая беременность. Часто это обусловлено высоким уровнем тестостерона или низким содержанием пролактина.
- Нарушение менструального цикла, частые задержки месячных без наступления беременности.
Как подготовиться к анализу и когда его сдавать
Для того чтобы получить максимально достоверные результаты анализов, следует тщательно подготовиться к их сдаче, учитывая определенное время. Общие требования:
Рассмотрим основные правила подготовки к проведению анализа женских половых гормонов:

Расшифровка результатов анализов
Указать единые, точные нормы содержания гормонов в организме женщины нельзя, поскольку в каждой лаборатории они отличаются в зависимости от используемых реактивов и порядка проведения анализа. Для того чтобы оценить, насколько показатели отличаются от оптимального уровня, следует попросить у представителей медицинского центра нормативы и сравнить свои результаты с ними.
Общие нормы женских половых гормонов посмотрите в представленной таблице:

Гормоны – соединения, специальные вещества, образующиеся в женском и мужском организме специальными железами. Гормоны в мужском и женском организме играют немаловажную роль, влияя на работу всех органов и систем, и в первую очередь – это репродуктивная система. Их уровень зависит не только от состояния здоровья, но и от времени суток – каждому человеку, и в особенности женщине как продолжательнице рода, стоит контролировать их показатели в крови. Анализ на женские половые гормоны сегодня можно сдать в каждом медучреждении или же частной клинике. И именно о том, когда сдавать их и какие именно проводят исследования на уровень гормонов и пойдет речь далее.
Процедура сдачи анализов на гормоны – их виды и когда сдавать
Гормональный фон женского организма переменчив – чтоб определить уровень гормонов в крови, врач в обязательном порядке назначит анализ крови. Но стоит помнить, что показатели уровня гормонов имеют не только особенности, но и свойство меняться – цифры зависят не только от даты менструального цикла, но и от времени, когда женщина последний раз занималась спортом, ела или же принимала определенные медикаменты. Женские гормоны, когда сдавать и какие самые распространенные анализы – об этом и пойдет речь далее. Самые распространенные анализы на уровень женских гормонов в практике медиков следующие.
Фолликулостимулирующий гормон или же сокращенно ФСГ – именно он в теле организма женщины стимулирует выработку и рост фолликулов в яичнике, последующую выработку эстрогена. Говоря о том, в какой именно день проводить лабораторный анализ на определение уровня данного гормона в крови – это 3-8 или же 19-21 сутки менструального цикла.
Говоря о том, какие именно есть показания для назначения анализа крови на уровень ФСГ, то таковые:
- отсутствие овуляции и как следствие – диагностирование женской формы бесплодия.
- скудное течение менструации или же полное отсутствие у женщин, способных к деторождению.
- снижение уровня у женщины полового влечения.
- сбой в менструальном цикле, работе матки.
- раннее половое созревание, как и задержка в нем, в росте и формировании.
- лабораторное исследование крови на уровень ФСГ назначается и для подтверждения или же опровержения такого диагноза как поликистоз яичников эндометриоза.
- для контроля эффективности курса гормональной терапии.
Женские гормоны когда сдавать анализ – с этим разобрались. Но женщине стоит помнить, что за 3 дня до забора на исследование биоматериала стоит прекратить все физические нагрузки, тренировки, а за 1 ч. до процедуры не курить. Анализ сдается на голодный желудок.
Лютеинизирующий гормон или же сокращенно ЛГ – дни, когда женщины проходят лабораторное исследование, определяя уровень ЛГ – это 6-7 день цикла, если врач не назначил иной срок. Достаточно отметить, что максимальный уровень гормона в организме женщины – во временной промежуток с 12 и до 24 часов, перед овуляцией, но в период вынашивания плода его показатели понижены. Поэтому перед сдачей анализа стоит сообщить о днях цикла, неделе беременности, менопаузе, о том, принимаете ли вы те или иные медикаменты или нет.
Теперь о вопросе существующих показаний к проведению данного анализа. Чаще всего врач назначает его при:
- гирсутизме и снижении полового влечения;
- ановуляции, отсутствии у женщины менструации или же скудном течении;
- бесплодии и неспособности выносить ребенка, частых выкидышах;
- диагностировании преждевременного у женщины полового созревания или же отставание в развитии, росте;
- подозрении на половой инфантилизм или диагностирован поликистоз яичников;
- при подозрении на эндометриоз и для контроля эффективности курса гормональной терапии.
Пролактин. Данный гормон, вырабатываемый в гипофизе, принимает самое активное участие в процессе овуляции и стимулирует выработку молока после родов. В период вынашивания плода он поддерживает на должном уровне работу желтого тела, а также выработку в организме прогестерона.
Говоря о том, как сдавать кровь на лабораторное исследование и определение уровня пролактина, отметим, что в этом случае есть особенности. Проводят забор биоматериала на голодный желудок с самого утра и этот гормон требует двойного исследования – кровь женщина сдает в 1 и 2 фазу менструального цикла.
Перед сдачей анализа женщине стоит успокоиться, не пить кофе и максимально исключить любые физические нагрузки. Существующими в медицинской практике показаниями для назначения данного анализа являются:
- подозрение на галакторею и при диагностировании у женщины цикличной природы приступов боли в области груди и молочных железах;
- мастопатия и ановуляция, если развивается у женщины олигоменорея или же аменорея;
- диагностирование у пациентки расстройства и дисфункции матки и соответственно при маточных кровотечениях, бесплодии;
- для всестороннего диагностирования такой патологии как половой инфантилизм, при воспалении внутренних органов мочеполовой системы;
- для комплексной и всесторонней диагностики и оценки состояния и работы фетоплацентарного комплекса у пациентки;
- при проведении дифференциальной диагностики истинного перенашивания плода или же сбой в выработке молока в послеродовой период;
- его назначают, если климакс у женщины протекает тяжело или же диагностирована определенная степень ожирения;
- при снижении полового лечения или же развитии остеопороза;
Перед тем, как сдавать на лабораторное исследование кровь, и последующее определение показателей гормона в женском организме за сутки до назначенной даты стоит исключить любые половые контакты, не посещать сауну и не принимать горячую ванну, за час – прекратить курить. Кровь на исследование сдается с самого утра, спустя 3 ч. после того, как женщина проснулась.
Эстрадиол – гормон, ответственный в организме женщины за формирование мочеполовой системы, а также рост, полноценное развитие вторичных половых признаков, нормальную работу менструального цикла. Помимо этого гормон отвечает за психическое и физиологическое поведение женщины и формирование фигуры по женскому типу. Говоря о том, в какие дни назначают сдачу крови на лабораторное исследование – это 4-7 день менструального цикла, хотя иные сроки его сдачи может назначать лечащий врач.

Показаниями для проведения анализа:
- сбой в половом формировании и развитии, полноценном созревании – слишком раннее или же задержки в развитии девочки, отставание в росте;
- с целью диагностики сбоя менструации и вероятности рождения здоровых, полноценных детей у взрослых родителей;
- скудные менструальные выделения или же полное отсутствие менструации;
- отсутствие овуляции и диагностирование бесплодия;
- сбой в работе матки и как следствие диагностирование маточного кровотечения;
- его назначают и при развитии остеопороза – истощении костной ткани;
- при недоразвитости половых органов – гипогонадизма;
- при чрезмерном росте волос, в особенности по мужскому типу;
- для оценки работы, общего состояния плаценты у женщины, в первый триместр течения беременности;
Прогестерон – забор биоматериала и лабораторные исследования проводят на 19-21 день менструального цикла. Анализ проводят с самого утра на голодный желудок и чаще врачи назначают его проведение:
- при выявлении у пациентки сбоя в менструальном цикле и для выявления первопричины женского бесплодия;
- для установления первопричин расстройства маточных труб и соответственно аналогичных кровотечений;
- для оценки общего состояния плаценты у беременной женщины и такой анализ в большинстве назначается к проведению во второй половине течения срока вынашивания плода;
- для диагностирования истинной первопричины перенашивания плода;
Тестостерон – гормон, присутствующий как женском, так и мужском организме. Проводить забор биоматериала, крови на лабораторное исследование, определение уровня гормона можно в любой день. Показатели анализов важны, поскольку чрезмерное его количество может спровоцировать сбой в овуляции, невынашивание плода, выкидыш.
Показанием для проведения лабораторного исследования, назначения анализа является подозрение на бесплодие и чрезмерные угревые высыпания, а также при диагностировании у женщины гирсутизма и аменореи, ановуляции и олигоменореи. Помимо этого, анализ назначается врачом, если есть дисфункция в работе матки, миома и маточные кровотечения, неспособность выносить плод и поликистоз яичников, при доброкачественных или же злокачественных новообразованиях, поражающих молочные железы. Конечно, это не весь перечень лабораторных анализов крови, которые проводят с целью определения уровня гормонов, но это самые распространенные, чаще назначаемые врачом. Подводя итог можно сказать одно – женские гормоны, когда сдавать и с какой целью должен исключительно лечащий врач.
Как и когда сдавать гормоны:
Слово «обязательно
» означает, что это
те самые дни, когда результат анализа наиболее информативен. Внимание
(!): дни цикла указаны для «среднего» цикла в 28 дней. Если Ваш цикл
короче/длиннее то необходимо откорректировать дни сдачи анализа (по
идее, это делает врач). Сдают эти анализы обычно там, куда направляет
врач. Обязательно уточняйте условия сдачи анализа: надо сдавать только
утром и натощак или можно таки позавтракать:). Практический совет:
гормональные нарушения – это сфера деятельности эндокринолога, поэтому
о гормонах лучше разговаривать с гинекологом-эндокринологом или
эндокринологом.
.
Эстроген
(эстрадиол) - сдавать на 3-8 день
МЦ (обязательно), Овуляция (на 13-15 день МЦ, лучше определять по
приросту базальной температуры или данным УЗИ-мониторинга)
(обязательно), на 20-22 день МЦ (как дополнительное исследование).
При
недостатке эстрогенов невозможен рост эндометрия (толщина должна быть
не менее 8 мм), из-за меньшей толщины эндометрия невозможна имплантация
эмбриона.
При избытке эстрадиола возможен слишком интенсивный рост
эндометрия, что приводит к его гиперплазии и повышенному риску
опухолевых заболеваний.
Стимулирует становление вторичных женских
половых признаков на этапе полового созревания; рост и пролиферация
эндометрия в репродуктивном периоде; увеличение сократительной
деятельности матки и труб; увеличение растяжимости цервикальной
слизи; кристаллизация слюны и цервикальной жидкости в "лист
папоротника"; развитие протоков молочных желез; снижает температуру
тела. Вырабатывается в яичниках (растущий фолликул)
.
Прогестерон
– сдавать на 3-8 день МЦ (не обязательно), на 20-22 день МЦ
(обязательно).
При недостатке прогестерона невозможна секреторная
трансформация эндометрия, не накапливаются питательные вещества для
эмбриона, из-за чего невозможна его имплантация. Повышен риск выкидыша
на раннем сроке. Отвечает за: секреторная трансформация эндометрия
(наполнение желез эндометрия секретом); снижение мышечной активности
матки и труб; загустевание цервикальной слизи; развитие протоков
молочной железа; повышает температуру тела; поддерживает беременность,
не дает отторгнуться эндометрию. Вырабатывается в яичниках (желтое
тело)
.
Тестостерон
- сдавать: на 3-8 день МЦ (обязательно),
Овуляция (на 13-15 день МЦ, как дополнительное исследование), на 20-22
день МЦ, как дополнительное исследование). Возможна сдача в любой день
цикла.
При избытке тестостерона подавляется выработка ФСГ и ЛГ,
из-за чего не наступает овуляция. Отвечает за: Вторичные половые
признаки - оволосенение лобка, подмышечных областей, ног.
Вырабатывается в яичниках и надпочечниках.
.
ФСГ
(фолликулстимулирующий гормон) - сдавать: на 3-8 день МЦ (обязательно),
овуляция (на 13-15 день МЦ, как дополнительное исследование), на 20-22
день МЦ (обязательно).
При недостатке ФСГ не может вырасти фолликул,
нет овуляции. Вторичным является снижение эстрогенов и маленькая
толщина эндометрия. Отвечает за: Рост, развитие фолликула, частично
желтого тела. Вырабатывается: гипофиз
ЛГ
(лютеинизирующий гормон) – сдавать на 3-8 день МЦ (обязательно),
Овуляция (на 13-15 день МЦ, лучше определять по приросту базальной
температуры или данным УЗИ-мониторинга) (обязательно), на 20-22 день МЦ
(как дополнительное исследование).
При недостатке ЛГ плохо растет как
фолликул, так и желтое тело. Возможна ановуляция с преждевременной
лютеинизацией фолликула (он становится желтым телом еще до овуляции).
Отвечает за: Рост, развитие желтого тела на месте лопнувшего фолликула,
частично рост фолликула до его разрыва. Вырабатывается: гипофиз
.
ТТГ
Тиреотропный гормон. Гормон гипофиза, управляющий деятельностью
щитовидной железы. Он стимулирует синтез гормонов щитовидной железы, а
их уровень, в свою очередь, влияет на его выработку - принцип обратной
связи.
Повышение:
- первичный гипотиреоз (недостаточность функции щитовидной железы, повышение ТТГ по принципу обратной связи)
- опухоли, продуцирующие ТТГ
Снижение:
- первичный гипертиреоз (избыток функции щитовидной железы, снижение ТТГ по принципу обратной связи)
- снижение функции гипофиза
- лечение препаратами гормонов щитовидной железы
.
Т4
Тироксин - основной гормон щитовидной железы. Регулирует обмен веществ,
энергетический обмен, процессы синтеза и распада белков, жиров,
углеводов, рост, развитие и размножение, кислородный обмен, температуру
тела. Синтезируется под влиянием ТТГ гипофиза, сам, в свою очередь,
подавляет его выделение.
Повышение:
- гипертиреоз
- ожирение
- беременность
Снижение:
- гипотиреоз
- снижение функции гипофиза
Т4 свободный
Доля Т4, не связанная с белками плазмы - его активная часть.
Повышение:
- гипертиреоз
- прием препаратов тироксина
Снижение:
- гипотиреоз
- 3 триместр беременности (увеличения количества связывающих белков)
.
Т3
Трийодтиронин (Т3) - гормон щитовидной железы. Образуется в ней самой и
в тканях из Т4 (80% всего Т3); в 4-5 раз более активен, чем Т4. Как и
Т4, регулирует обмен веществ, процессы роста и развития, синтеза
белков, энергетический обмен.
Повышение:
- гипертиреоз (избыток функции щитовидной железы)
- беременность
Снижение:
- гипотиреоз (снижение функции щитовидной железы)
Т3 свободный
Доля Т3 (0,2-0,5%), не связанная с белками сыворотки. Истинно активная часть Т3.
Повышение:
- гипертиреоз
Снижение:
- гипотиреоз
- третий триместр беременности
Паратгормон
Синтезируется в паращитовидных железах, регулирует
обмен кальция. Повышает уровень кальция в крови за счет вымывания его
из костей, усиления всасывания в кишечнике и в почках. Состоит из
нескольких фрагментов, большая часть который удаляется из организма
через почки. Уровень кальция в крови регулирует выделение паратгормона
по принципу обратной связи.
Повышение:
- первичный гиперпаратиреоз (избыток функции паращитовидной железы)
- вторичный гиперпаратиреоз (хроническое заболевание почек).
- дефицит витамина Д
- опухоли, продуцирующие паратгормон
Снижение:
- гипопаратиреоз (аутоиммунный, хирургический)
- гипертиреоз
- саркоидоз
.
Пролактин
Гормон гипофиза, необходимый для созревания молочной железы. Подавляет
секрецию половых гормонов. В норме повышается во время сна, физической
нагрузки, полового акта.
Повышение:
- беременность
- синдром галактореи-аменореи
- опухоль гипофиза
- патология гипоталамуса
- гипотиреоз
- почечная недостаточность
Снижение:
- гипофизарная недостаточность









